Aspectos generales de las opciones de tratamiento
Hay diferentes tipos de tratamiento para las personas con leucemia mieloide aguda (LMA).
Se dispone de diferentes tipos de tratamientos para las personas con LMA. El equipo de atención del cáncer le ayudará a decidir el plan de tratamiento que suele incluir varias opciones. Se tendrán en cuenta muchos factores, como la fase en la que se encuentra el cáncer que usted tiene, su estado general de salud y sus preferencias personales. El plan incluirá información sobre el tipo de cáncer, además de las opciones, objetivos, posibles efectos secundarios y la duración esperada del tratamiento.
Hablar con el equipo de atención del cáncer antes de comenzar el tratamiento para saber qué sucederá será útil. Quizás quiera informarse sobre qué necesita hacer antes de empezar el tratamiento, cómo se sentirá en el transcurso del mismo y qué tipo de ayuda necesitará. Para obtener más información, consulte Preguntas para el médico sobre el tratamiento.
Por lo general, el tratamiento de la leucemia mieloide aguda tiene dos fases.
El tratamiento de la leucemia mieloide aguda (LMA) se divide en las siguientes dos fases:
- La terapia de inducción de la remisión es la primera fase del tratamiento. La meta es eliminar las células leucémicas de la sangre y la médula ósea. Esto lleva a la remisión de la leucemia.
- La terapia de consolidación es la segunda fase del tratamiento. Comienza después de que la leucemia está en remisión. La meta es eliminar cualquier célula leucémica restante que tal vez no esté activa, pero que podría volver a multiplicarse y causar una recaída. Esta fase también se llama terapia de continuación de la remisión.
Los pacientes reciben cuidados médicos de apoyo para tratar los efectos secundarios del tratamiento.
Debe vigilarse de cerca a los pacientes durante el tratamiento de la LMA. La mielodepresión, una afección que produce la disminución de la cantidad de glóbulos rojos, glóbulos blancos y plaquetas, es un efecto secundario de la LMA y del tratamiento con quimioterapia. Los cuidados médicos de apoyo durante la terapia de inducción de la remisión incluyen las siguientes opciones:
- Transfusiones de glóbulos rojos y plaquetas para reemplazar las células sanguíneas destruidas por el cáncer o su tratamiento.
- Administración de antibióticos y antifúngicos para prevenir o tratar infecciones.
Se utilizan los siguientes tipos de tratamiento:
Quimioterapia
En la quimioterapia, se usan medicamentos para interrumpir la formación de células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. La forma en que se administra la quimioterapia depende del subtipo de LMA del que se trate y de si las células leucémicas se diseminaron al sistema nervioso central (SNC), que incluye el encéfalo y la médula espinal.
En la quimioterapia sistémica los medicamentos se toman por la boca o se inyectan en una vena o músculo. Cuando se administran de esta forma, los medicamentos ingresan al torrente sanguíneo y llegan a las células cancerosas de todo el cuerpo.
Los medicamentos de quimioterapia sistémica que se usan para tratar la LMA son los siguientes:
- Azacitidina.
- Citarabina.
- Daunorrubicina.
- Daunorrubicina y citarabina.
- Decitabina.
- Idarrubicina.
- Midostaurina.
- Mitoxantrona.
Es posible usar combinaciones de estos medicamentos y en ocasiones se administran medicamentos de quimioterapia diferentes a los de esta lista.
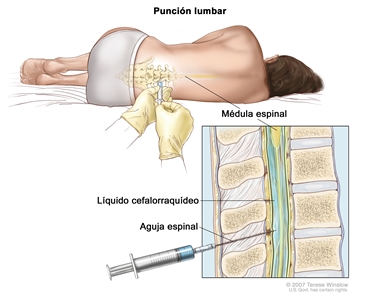
La quimioterapia intratecal se usa para tratar la LMA que se diseminó al SNC (encéfalo y médula espinal). Es un método para administrar la quimioterapia directamente en el líquido cefalorraquídeo, que es el líquido que rodea el encéfalo y la médula espinal. Este método se usa porque la barrera hematoencefálica, una capa protectora que rodea el encéfalo, impide que los medicamentos de quimioterapia que se administran por la boca o en una vena lleguen al SNC.
La citarabina y el metotrexato son dos medicamentos de quimioterapia que se administran de manera intratecal para el tratamiento de la LMA. También es posible administrar estos medicamentos como quimioterapia sistémica.
Para obtener más información sobre el efecto, la forma de administración, los efectos secundarios comunes y otros datos de la quimioterapia, consulte Quimioterapia para tratar el cáncer y La quimioterapia y usted: Apoyo para las personas con cáncer.
Radioterapia
En la radioterapia se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que se multipliquen. La LMA a veces se trata con radioterapia externa. En este tipo de radioterapia, se usa una máquina que envía la radiación desde el exterior del cuerpo hacia el área con cáncer. En la irradiación corporal total se envía radiación hacia todo el cuerpo. Es un tipo de radioterapia externa que a veces se usa para preparar el cuerpo para un trasplante de células madre cuando la leucemia recidivó.
Para obtener más información, consulte Radioterapia de haz externo para el cáncer y Efectos secundarios de la radioterapia.
Quimioterapia con trasplante de células madre
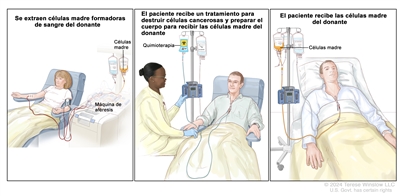
Se administran dosis altas de quimioterapia para destruir células cancerosas. Durante el tratamiento del cáncer, también se destruyen las células sanas, incluso las células formadoras de sangre. El trasplante de células madre es un tratamiento para reemplazar estas células formadoras de sangre. Las células madre (células sanguíneas inmaduras) se extraen de la sangre o la médula ósea del paciente o de un donante, se congelan y almacenan. Después de que el paciente termina la quimioterapia o la irradiación corporal total, las células madre almacenadas se descongelan y se devuelven al paciente mediante una infusión. Estas células madre reinfundidas se convierten en células sanguíneas del cuerpo y restauran las células destruidas.
Para obtener más información, consulte Trasplantes de células madre en el tratamiento del cáncer.
Terapia dirigida
En la terapia dirigida se utilizan medicamentos u otras sustancias a fin de identificar y atacar células cancerosas específicas. Es posible que el equipo médico indique pruebas de biomarcadores para predecir la respuesta que usted tendrá ante ciertos medicamentos de terapia dirigida. Para obtener más información, consulte Pruebas de biomarcadores para el tratamiento de cáncer.
Los medicamentos de terapias dirigida que se usan para tratar la LMA son las siguientes:
- Gemtuzumab ozogamicina.
- Midostaurina.
- Quizartinib.
- Revumenib.
Los medicamentos de terapia dirigida menos intensivos para las personas que no pueden o no desean recibir otros tratamientos son los siguientes:
- Enasidenib.
- Gilteritinib.
- Glasdegib.
- Ivosidenib.
- Venetoclax.
Para obtener más información, consulte Terapia dirigida para tratar el cáncer.
Otras terapias farmacológicas
El trióxido de arsénico y el ácido holo-trans-retinoico (ATRA) son medicamentos que destruyen las células leucémicas, interrumpen la multiplicación de dichas células o las ayudan a madurar y transformarse en glóbulos blancos. Estos medicamentos se usan en el tratamiento de un subtipo de LMA llamado leucemia promielocítica aguda.
Se están probando nuevos tipos de tratamiento en ensayos clínicos.
Es posible que algunos pacientes tengan la opción de participar en un ensayo clínico. Hay diferentes tipos de ensayos clínicos para personas con cáncer. Por ejemplo, en un ensayo de tratamiento se prueban opciones terapéuticas nuevas o formas novedosas de usar las terapias actuales. En los ensayos de cuidados médicos de apoyo y cuidados paliativos se analiza la manera de mejorar la calidad de vida, en especial de quienes presentan efectos secundarios del cáncer y su tratamiento.
Puede usar el buscador de ensayos clínicos en inglés para encontrar los ensayos clínicos que el NCI patrocina y que aceptan pacientes en este momento. Las opciones de búsqueda le permiten encontrar ensayos según el tipo de cáncer, la edad del paciente y el lugar donde se llevan a cabo. La información en inglés sobre ensayos clínicos patrocinados por otras organizaciones, se encuentra en el portal de Internet ClinicalTrials.gov.
Para obtener más información sobre ensayos clínicos, incluso sobre cómo encontrar y participar en uno de estos, consulte Información sobre estudios clínicos para pacientes y cuidadores.
En ocasiones, el tratamiento de la leucemia mieloide aguda causa efectos secundarios.
Para obtener más información sobre los efectos secundarios que causa el tratamiento para el cáncer, consulte nuestra página sobre efectos secundarios.
A veces se necesita atención de seguimiento.
A medida que avanza el tratamiento, se harán exámenes y revisiones periódicas. Es posible que se repitan algunas pruebas que se hicieron para diagnosticar o estadificar el cáncer, con el fin de evaluar qué tan bien está funcionando el tratamiento. Las decisiones acerca de seguir, cambiar o suspender el tratamiento se pueden basar en los resultados de estas pruebas.
Algunas de las pruebas se repiten cada tanto después de terminar el tratamiento. Los resultados de estas pruebas muestran si la afección cambió o si el cáncer recidivó (volvió).