Información general sobre los síndromes de neoplasia endocrina múltiple infantiles
Los síndromes de neoplasia endocrina múltiple (NEM) son trastornos hereditarios que afectan el sistema endocrino.
El sistema endocrino está compuesto por glándulas y células que elaboran hormonas y las liberan en la sangre. Los síndromes de NEM causan hiperplasia (multiplicación de muchas células normales) y tumores benignos (no cancerosos) o malignos (cancerosos).
Hay varios tipos de síndromes de NEM y cada tipo causa distintas afecciones o cánceres.
Los dos tipos principales de síndrome de NEM son el síndrome de NEM1 y el síndrome de NEM2. El síndrome de NEM2 se divide en dos subgrupos: el síndrome de NEM2A y el síndrome de NEM2B. El síndrome de NEM2A incluye el cáncer de tiroides medular familiar.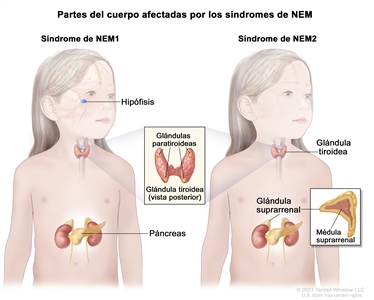
El síndrome de NEM1 por lo general causa tumores en la glándula paratiroidea, la hipófisis o las células de los islotes en el páncreas.
Se diagnostica síndrome de NEM1 cuando se encuentran tumores en dos de las siguientes glándulas u órganos: la glándula paratiroidea, la hipófisis o las células de los islotes en el páncreas. Es posible que estos tumores elaboren demasiadas hormonas y causen ciertos signos o síntomas de enfermedad. Los signos y síntomas dependen del tipo de hormona elaborada por el tumor. El síndrome de NEM1 también se llama síndrome de Wermer.
El pronóstico (probabilidad de recuperación) suele ser bueno.
La afección más frecuente relacionada con el síndrome de NEM1 es el hiperparatiroidismo. Los signos y síntomas del hiperparatiroidismo (demasiada hormona paratiroidea) son los siguientes:
- Cálculos en el riñón.
- Debilidad o mucho cansancio.
- Dolor en los huesos.
Otras afecciones relacionadas con el síndrome de NEM1 y sus signos y síntomas frecuentes son las siguientes:
- Adenoma de hipófisis (dolor de cabeza, ausencia de menstruación durante o después de la pubertad, producción de leche materna sin razón conocida).
- Tumores neuroendocrinos de páncreas (tumores de células de los islotes) (disminución del azúcar sanguíneo [debilidad, pérdida del conocimiento o coma], dolor abdominal, vómitos y diarrea).
- A veces también se presentan tumores malignos de glándulas suprarrenales, bronquios, timo, tejido fibroso o células adiposas.
A los niños con hiperparatiroidismo primario, tumores relacionados con el síndrome de NEM1 o con antecedentes familiares de hipercalcemia o síndrome de NEM1, quizás se les haga una prueba genética para determinar si tienen una mutación (cambio) en el gen MEN1. Los padres deben recibir asesoramiento genético (una conversación con un profesional capacitado, sobre el riesgo de enfermedades genéticas) antes de hacer la prueba genética. El asesoramiento genético también incluye una conversación sobre el riesgo del síndrome de NEM1 en el niño y en otros miembros de la familia.
Los niños con diagnóstico de síndrome de NEM1 se controlan para determinar si hay signos de cáncer a partir de los 5 años y de forma periódica durante toda la vida. Consulte con el médico de su niño sobre las pruebas y procedimientos necesarios para determinar si hay signos de cáncer y la frecuencia con que se deben realizar.
El síndrome de NEM2A quizás produzca cáncer de tiroides medular, feocromocitoma y enfermedad de la glándula paratiroidea.
El síndrome de NEM2A también se llama síndrome de Sipple. Es posible diagnosticar el síndrome de NEM2A cuando el paciente, los padres, los hermanos o los hijos del paciente tienen una o más de las siguientes afecciones:
- Cáncer de tiroides medular (cáncer que se forma en las células C parafoliculares de la tiroides). Los signos y síntomas del cáncer de tiroides medular son los siguientes:
- Masa en la garganta o el cuello.
- Dificultad para respirar.
- Dificultad para tragar.
- Ronquera.
- Feocromocitoma (un tumor de glándula suprarrenal). Los signos y síntomas del feocromocitoma son los siguientes:
- Presión arterial alta.
- Dolor en el abdomen o el tórax.
- Latidos cardíacos fuertes, rápidos o irregulares.
- Dolor de cabeza.
- Exceso de sudor sin razón conocida.
- Mareos.
- Movimientos temblorosos.
- Irritabilidad o nerviosismo.
- Enfermedad en la glándula paratiroidea (un tumor benigno en la glándula paratiroidea o aumento del tamaño de esta glándula). Los signos y síntomas de la enfermedad de la glándula paratiroidea son los siguientes:
- Hipercalcemia.
- Dolor en el abdomen, el costado o la espalda que no desaparece.
- Dolor en los huesos.
- Fractura de un hueso.
- Masa en el cuello.
- Dificultad para hablar.
- Dificultad para tragar.
- El cáncer de tiroides medular familiar se parece al síndrome de NEM2A, pero no hay feocromocitomas ni tumores de paratiroides. Es posible diagnosticar el cáncer de tiroides medular familiar cuando dos o más familiares tienen cáncer de tiroides medular y ningún miembro de la familia tiene problemas en las glándulas paratiroideas o suprarrenales. Los signos y síntomas del cáncer de tiroides medular son los siguientes:
- Masa en la garganta o el cuello.
- Dificultad para respirar.
- Dificultad para tragar.
- Ronquera.
El pronóstico suele ser bueno.
Por lo general, una mutación en el gen RET se relaciona con el cáncer de tiroides medular en el síndrome de NEM2. Si hay sospechas de un diagnóstico de síndrome de NEM2 en un niño, o se diagnosticó síndrome de NEM2 a un miembro de la familia, los padres deben recibir asesoramiento genético antes de que se le haga la prueba genética al niño. El asesoramiento genético también incluye una conversación sobre el riesgo de síndrome de NEM2 para el niño y otros miembros de la familia.
El síndrome de NEM2B causa varias afecciones.
Es posible que los pacientes con síndrome de NEM2B tengan un cuerpo flaco, con brazos y piernas largas y delgadas. A veces los labios se ven gruesos y abultados debido a tumores benignos en las membranas mucosas. El síndrome de NEM2B causa las siguientes afecciones:
- Cáncer de tiroides medular (cáncer agresivo de crecimiento rápido).
- Hiperplasia paratiroidea.
- Adenoma.
- Feocromocitoma.
- Tumores de células nerviosas en las membranas mucosas u otros lugares.
El pronóstico del síndrome de NEM2B es peor que el pronóstico del síndrome de NEM1 y del síndrome de NEM2A porque el cáncer de tiroides medular es un tipo de cáncer más agresivo.
Es posible que los niños con síndrome de NEM2A, síndrome de NEM2B y CTMF necesiten pruebas genéticas.
Por lo general, una mutación en el gen RET se relaciona con el cáncer de tiroides medular en el síndrome de NEM2. Si hay sospechas de un diagnóstico de síndrome de NEM2 en un niño, o se diagnosticó síndrome de NEM2 a un miembro de la familia, los padres deben recibir asesoramiento genético antes de que se le haga la prueba genética al niño. El asesoramiento genético también incluye una conversación sobre el riesgo de síndrome de NEM2 para el niño y otros miembros de la familia.
Las pruebas que se usan para diagnosticar y estadificar los cánceres relacionados con el síndrome de NEM dependen de los signos y síntomas del paciente, así como de sus antecedentes familiares.
Se realizan pruebas para diagnosticar y estadificar el cáncer. Después de que se diagnostica el cáncer, se realizan más pruebas para determinar si las células cancerosas se diseminaron a las áreas cercanas o a otras partes del cuerpo. Este proceso se llama estadificación.
Es posible que se usen las siguientes pruebas y procedimientos:
- Examen físico y antecedentes de salud: examen del cuerpo para revisar el estado general de salud e identificar cualquier signo de enfermedad, como masas o cualquier otra cosa que parezca anormal. También se toman datos sobre los hábitos de salud, los antecedentes de enfermedades y los tratamientos anteriores.
- Estudios bioquímicos de la sangre: pruebas por las que se examina una muestra de sangre para medir la cantidad de ciertas sustancias que los órganos y tejidos del cuerpo liberan en la sangre. Una cantidad anormal (mayor o menor que la normal) de una sustancia puede ser un signo de enfermedad.
- Estudios de hormonas en la sangre: pruebas por las que se examina una muestra de sangre para medir las cantidades de ciertas hormonas que los órganos y tejidos del cuerpo liberan en la sangre. Una cantidad anormal (mayor o menor que la normal) de una sustancia suele ser signo de enfermedad en el órgano o el tejido que la elabora. A veces se examina la sangre para determinar si tiene concentraciones altas de la hormona calcitonina o de la hormona paratiroidea (HPT).
- Análisis genético: prueba de laboratorio en la que se examinan células o tejido para verificar si hay cambios en los genes o los cromosomas. Es posible que estos cambios indiquen que la persona tiene una enfermedad o una afección específica o que presenta más riesgo de tenerla. Se analiza una muestra de sangre y se determina la presencia del gen NEM1 para diagnosticar el síndrome de NEM1 y la presencia del gen RET para diagnosticar el síndrome de NEM2.
- Análisis de orina de 24 horas: procedimiento que se usa para diagnosticar tumores neuroendocrinos, como un feocromocitoma. Se recoge orina durante 24 horas a fin de medir las cantidades de catecolaminas en la orina. También se miden los productos de degradación de las catecolaminas. Una cantidad fuera de lo común (más alta o baja que la normal) de una sustancia quizás sea un signo de enfermedad en el órgano o el tejido que la elabora. Las concentraciones más altas de lo normal tal vez sean un signo de feocromocitoma.
- Ecografía: procedimiento para el que se hacen rebotar ondas de sonido de alta energía (ultrasónicas) en los tejidos u órganos internos a fin de producir ecos. Los ecos forman una imagen de los tejidos del cuerpo que se llama ecograma. La imagen se puede imprimir para observar más tarde.
- Imágenes por resonancia magnética (IRM): procedimiento para el que se usan un imán, ondas de radio y una computadora a fin de crear una serie de imágenes detalladas de áreas del interior del cuerpo. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN).
- Tomografía computarizada (TC): procedimiento para el que se toma una serie de imágenes detalladas del interior del cuerpo desde ángulos diferentes. Las imágenes se crean con una computadora conectada a una máquina de rayos X. Se inyecta un tinte en una vena o se ingiere a fin de que los órganos o los tejidos se destaquen de forma más clara. Este procedimiento también se llama tomografía computadorizada, tomografía axial computarizada (TAC) o exploración por TAC.
- Tomografía por emisión de positrones (TEP): procedimiento para encontrar células de tumores malignos en el cuerpo. Se inyecta en una vena una cantidad pequeña de glucosa radiactiva (azúcar). El escáner de la TEP rota alrededor del cuerpo y crea una imagen de los lugares del cuerpo que usan la glucosa. Las células de tumores malignos se ven más brillantes en la imagen porque son más activas y absorben más glucosa que las células normales.
- Gammagrafía tiroidea: procedimiento para el que se traga o se inyecta una cantidad muy pequeña de una sustancia radiactiva. El material radiactivo se acumula en las células de la glándula tiroidea. Una cámara especial conectada a una computadora detecta la radiación que se emite y crea imágenes que muestran el aspecto y el funcionamiento de la tiroides y si el cáncer se diseminó más allá de la glándula tiroidea. Si la cantidad de hormona estimulante de la tiroides en la sangre del niño es baja, a veces se obtienen imágenes de la tiroides antes de la cirugía.
- Gammagrafía con sestamibi: tipo de gammagrafía con radionúclido que se usa para detectar una glándula paratiroidea hiperactiva. Se inyecta una cantidad muy pequeña de una sustancia radiactiva llamada tecnecio 99 en una vena para que circule por el torrente sanguíneo hasta las glándulas paratiroideas. La sustancia radiactiva se acumula en la glándula hiperactiva que se ve muy brillante en una cámara especial que detecta la radiactividad.
- Muestreo venoso para una glándula paratiroidea hiperactiva: procedimiento para extraer una muestra de sangre de las venas cercanas a las glándulas paratiroideas. La muestra se analiza para medir la cantidad de hormona paratiroidea liberada por las glándulas paratiroideas en la sangre. El muestreo venoso quizás se haga cuando los análisis de sangre indican que hay una glándula paratiroidea hiperactiva, pero en las pruebas con imágenes no se observa la glándula afectada.
- Centellografía de receptores de somatostatina: tipo de gammagrafía con radionúclido que se usa para encontrar tumores. Se inyecta en una vena una cantidad muy pequeña de octreotida radiactiva (una hormona que se adhiere a los tumores) y esta circula por la sangre. La octreotida radiactiva se adhiere al tumor y, con una cámara especial que detecta la radiactividad, se observa si hay tumores de células de los islotes en el páncreas. Este procedimiento también se llama gammagrafía con octreotida y CRS.
- Gammagrafía con MIBG: procedimiento que se usa para encontrar tumores neuroendocrinos, como un feocromocitoma. Se inyecta una cantidad muy pequeña de una sustancia radiactiva llamada MIBG en una vena y esta circula por el torrente sanguíneo. Las células de un tumor neuroendocrino absorben el MIBG radiactivo y se detectan con un escáner. Es posible que las gammagrafías se hagan en un período de 1 a 3 días. A veces, se administra una solución de yodo antes o durante la prueba para impedir que la glándula tiroidea absorba demasiado MIBG.
- Prueba de estimulación con pentagastrina: prueba para la que analizan muestras de sangre a fin de medir la cantidad de calcitonina en la sangre. Se inyectan en la sangre gluconato de calcio y pentagastrina, y luego se toman varias muestras durante los 5 minutos siguientes. Si aumenta la concentración de calcitonina en la sangre, quizás sea un signo de cáncer de tiroides medular.
- Biopsia: extracción de células o tejidos para que un patólogo los observe al microscopio y determine si hay signos de cáncer.
- Aspiración con aguja fina (AAF): extracción de tejido mediante una aguja fina.
- Biopsia quirúrgica: extracción de tejido durante una cirugía.
Si se presenta cáncer, como el cáncer de tiroides medular, se realizan pruebas para determinar si las células cancerosas se diseminaron a áreas cercanas u otras partes del cuerpo.
El proceso que se usa para determinar si el cáncer se diseminó hasta áreas cercanas u otras partes del cuerpo se llama estadificación. No hay un sistema estándar para la estadificación de los cánceres infantiles relacionados con los síndromes de NEM. Para tomar decisiones acerca del tratamiento del cáncer, se usan los resultados de las pruebas y procedimientos utilizados para diagnosticarlo.
A veces, los síndromes de NEM infantiles recidivan (vuelven) después del tratamiento.
El cáncer se disemina en el cuerpo de tres maneras.
El cáncer se puede diseminar a través del tejido, el sistema linfático y la sangre:
- Tejido. El cáncer se disemina desde donde comenzó y se extiende hacia las áreas cercanas.
- Sistema linfático. El cáncer se disemina desde donde comenzó y entra en el sistema linfático. El cáncer se desplaza a través de los vasos linfáticos a otras partes del cuerpo.
- Sangre. El cáncer se disemina desde donde comenzó y entra en la sangre. El cáncer se desplaza a través de los vasos sanguíneos a otras partes del cuerpo.
Es posible que el cáncer se disemine desde donde comenzó hasta otras partes del cuerpo.
Cuando el cáncer se disemina a otra parte del cuerpo, se llama metástasis. Las células cancerosas se desprenden de donde se originaron (el tumor primario) y se desplazan a través del sistema linfático o la sangre.
- Sistema linfático. El cáncer penetra el sistema linfático, se desplaza a través de los vasos linfáticos, y forma un tumor (tumor metastásico) en otra parte del cuerpo.
- Sangre. El cáncer penetra la sangre, se desplaza a través de los vasos sanguíneos, y forma un tumor (tumor metastásico) en otra parte del cuerpo.
El tumor metastásico es el mismo tipo de cáncer que el tumor primario. Por ejemplo, si el cáncer de tiroides medular se disemina al pulmón, las células cancerosas en el pulmón son, en realidad, células cancerosas de tiroides medular. La enfermedad es cáncer de tiroides medular metastásico, no cáncer de pulmón.
