Aspectos generales de las opciones de tratamiento
Hay diferentes tipos de tratamiento para los pacientes de cáncer de testículo.
Hay diferentes tipos de tratamiento disponibles para los pacientes con cáncer de testículo. Algunos tratamientos son estándar (tratamiento que se usa en la actualidad) y otros se están probando en ensayos clínicos. Un ensayo clínico de tratamiento es un estudio de investigación con el fin de ayudar a mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para pacientes de cáncer. A veces, cuando en los ensayos clínicos se demuestra que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo se convierte en el tratamiento estándar. Los pacientes podrían considerar la participación en un ensayo clínico. En algunos ensayos clínicos solo se aceptan a pacientes que no comenzaron el tratamiento.
Los tumores de testículo se dividen en tres grupos, según cómo se espera que respondan al tratamiento.
Pronóstico favorable
Un tumor no seminomatoso tiene este pronóstico si ocurre todo lo siguiente:
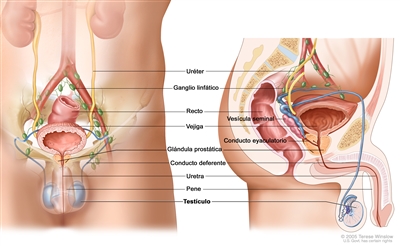
- El tumor solo se encuentra en el testículo o en el retroperitoneo (área fuera de la pared abdominal o detrás de esta).
- El tumor no se diseminó a otros órganos, excepto los pulmones.
- La concentración de todos los marcadores tumorales es un poco más alta que la normal.
Un seminoma tiene este pronóstico si ocurre todo lo siguiente:
- El tumor no se diseminó a otros órganos, excepto los pulmones.
- La concentración de alfafetoproteína (AFP) es normal. La gonadotropina coriónica humana beta (GCH-beta) y la lactato-deshidrogenasa (LDH) pueden tener cualquier concentración.
Pronóstico intermedio
Un tumor no seminomatoso tiene este pronóstico si ocurre todo lo siguiente:
- El tumor se encuentra solo en un testículo o en el retroperitoneo (área fuera de la pared abdominal o detrás de esta).
- El tumor no se diseminó a otros órganos, excepto los pulmones.
- La concentración de cualquiera de los marcadores tumorales supera a una concentración que es un poco más alta que la normal.
Un seminoma tiene este pronóstico si ocurre todo lo siguiente:
- El tumor se diseminó a otros órganos, además de los pulmones.
- La concentración de la AFP es normal. La GCH-beta y la LDH pueden tener cualquier concentración.
Pronóstico desfavorable
Un tumor no seminomatoso es de pronóstico desfavorable si se presenta por lo menos una de las condiciones siguientes:
- El tumor está en el centro del tórax, entre los pulmones.
- El tumor se diseminó a otros órganos, además de los pulmones.
- La concentración de uno o más marcadores tumorales es alta.
Los seminomas de testículo no tienen un grupo de pronóstico desfavorable.
Se usan los siguientes tipos de tratamiento:
Cirugía
La cirugía para extirpar el testículo (orquiectomía inguinal) y algunos de los ganglios linfáticos a veces se hace en el momento del diagnóstico y la estadificación. (Consulte las secciones Información general y Estadios). Los tumores que se diseminaron a otras partes del cuerpo se pueden extirpar en parte o por completo mediante cirugía.
Después de que el médico extirpa todo el cáncer visible en el momento de la cirugía, es posible que algunos pacientes reciban quimioterapia o radioterapia para destruir cualquier célula cancerosa que quede. El tratamiento que se administra después de la cirugía para disminuir el riesgo de que el cáncer vuelva se llama terapia adyuvante.
Radioterapia
La radioterapia es un tratamiento del cáncer para el que se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que se multipliquen. La radioterapia externa es un tipo de radioterapia para la que se usa una máquina que envía la radiación desde el exterior del cuerpo hacia el área en la que se encuentra el cáncer.
Quimioterapia
La quimioterapia es un tratamiento del cáncer en el que se usan medicamentos para interrumpir la formación de células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. Cuando la quimioterapia se toma por boca o se inyecta en una vena o músculo, los medicamentos ingresan al torrente sanguíneo y pueden llegar a las células cancerosas de todo el cuerpo (quimioterapia sistémica).
Para obtener más información en inglés, consulte el enlace Drugs Approved for Testicular Cancer (Medicamentos aprobados para el cáncer de testículo).
Vigilancia
La vigilancia es la observación minuciosa de la afección de un paciente sin administrar ningún tratamiento, a menos que haya cambios en los resultados de las pruebas. Se usa para identificar signos tempranos de que el cáncer recidivó (volvió). Durante la vigilancia, los pacientes se someten a ciertos exámenes y pruebas de forma habitual.
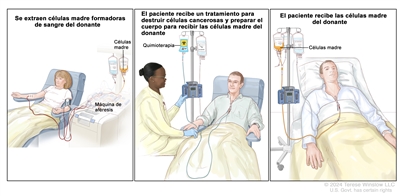
Dosis altas de quimioterapia con trasplante de células madre
Las dosis altas de quimioterapia se administran para destruir las células cancerosas. El tratamiento del cáncer también destruye células sanas, que incluyen las células formadoras de sangre. El trasplante de células madre es un tratamiento para reemplazar las células formadoras de sangre. Las células madre (células sanguíneas inmaduras) se extraen de la sangre o la médula ósea del paciente o de un donante, se congelan y almacenan. Después de finalizar la quimioterapia, las células madre almacenadas se descongelan y se devuelven al paciente mediante una infusión. Estas células madre reinfundidas se convierten en células sanguíneas del cuerpo que restauran las células destruidas.
Para obtener más información en inglés, consulte el enlace Drugs Approved for Testicular Cancer (Medicamentos aprobados para el cáncer de testículo).
Se están probando nuevos tipos de tratamiento en ensayos clínicos.
La información sobre ensayos clínicos está disponible en el portal de Internet del NCI.
A veces el tratamiento para el cáncer de testículo causa efectos secundarios.
Para obtener más información sobre los efectos secundarios que causa el tratamiento para el cáncer, consulte nuestra página sobre efectos secundarios.
Los pacientes podrían considerar la participación en un ensayo clínico.
Para algunos pacientes, la mejor elección de tratamiento podría ser un ensayo clínico. Los ensayos clínicos son parte del proceso de investigación del cáncer. Los ensayos clínicos se llevan a cabo para saber si los tratamientos nuevos para el cáncer son inocuos (seguros) y eficaces, o mejores que el tratamiento estándar.
Muchos de los tratamientos estándar actuales se basan en ensayos clínicos anteriores. Los pacientes que participan en un ensayo clínico reciben el tratamiento estándar o son de los primeros en recibir el tratamiento nuevo.
Los pacientes que participan en los ensayos clínicos también ayudan a mejorar la forma en que se tratará el cáncer en el futuro. Aunque los ensayos clínicos no siempre llevan a tratamientos eficaces, a menudo responden a preguntas importantes y ayudan a avanzar en la investigación.
Los pacientes pueden ingresar en los ensayos clínicos antes, durante o después de comenzar su tratamiento para el cáncer.
En algunos ensayos clínicos solo se aceptan a pacientes que aún no recibieron tratamiento. En otros ensayos se prueban terapias en pacientes de cáncer que no mejoraron. También hay ensayos clínicos en los que se prueban formas nuevas de impedir que el cáncer recidive (vuelva) o de disminuir los efectos secundarios del tratamiento del cáncer.
Los ensayos clínicos se realizan en muchas partes del país. La información en inglés sobre los ensayos clínicos patrocinados por el Instituto Nacional del Cáncer (NCI) se encuentra en la página de Internet clinical trials search. Para obtener información en inglés sobre ensayos clínicos patrocinados por otras organizaciones, consulte el portal de Internet ClinicalTrials.gov.
A veces se necesitan pruebas de seguimiento.
A medida que avanza el tratamiento, se harán exámenes y revisiones periódicas. Es posible que se repitan algunas pruebas que se hicieron para diagnosticar o estadificar el cáncer, con el fin de evaluar qué tan bien está funcionando el tratamiento. Las decisiones acerca de seguir, cambiar o suspender el tratamiento se pueden basar en los resultados de estas pruebas.
Algunas de las pruebas se repiten cada tanto después de terminar el tratamiento. Los resultados de estas pruebas muestran si la afección cambió o si el cáncer recidivó (volvió).
Los hombres que tuvieron cáncer de testículo presentan un riesgo más alto de tener cáncer en el otro testículo. Se recomienda que el paciente revise el otro testículo con regularidad y avise enseguida al médico si nota algo fuera de lo común.
Los exámenes clínicos a largo plazo son muy importantes. Es probable que las revisiones clínicas del paciente sean frecuentes durante el primer año después de la cirugía y luego sean menos frecuentes.