Comprar planes
Comprar tu propia cobertura
Planes a través de tu empleador
Conoce sobre los beneficios médicos, dentales, de farmacia y voluntarios que tu empleador puede ofrecer.
Aprender
¿Vives o trabajas fuera del país?
Tratamiento del linfoma de Hodgkin infantil (PDQ®) : Tratamiento - información para los pacientes [NCI]
Esta información es producida y suministrada por el Instituto Nacional del Cáncer (NCI, por sus siglas en inglés). La información en este tema puede haber cambiado desde que se escribió. Para la información más actual, comuníquese con el Instituto Nacional del Cáncer a través del Internet en la página web http://cancer.gov o llame al 1-800-4-CANCER.
Información general sobre el linfoma de Hodgkin infantil
El linfoma de Hodgkin infantil es un cáncer que se forma en el sistema linfático.
El sistema linfático es parte del sistema inmunitario, que protege el cuerpo contra infecciones y enfermedades.
El sistema linfático se compone de los elementos que se describen a continuación:
- Linfa. Líquido incoloro y acuoso que recorre los vasos linfáticos y transporta los linfocitos T y B. Un linfocito es un tipo de glóbulo blanco.
- Vasos linfáticos. Red de tubos delgados que recogen linfa de diferentes partes del cuerpo y la devuelven al torrente sanguíneo.
- Ganglios linfáticos. Estructuras pequeñas en forma de frijol que filtran la linfa y almacenan los glóbulos blancos que ayudan a combatir infecciones y enfermedades. Los ganglios linfáticos se encuentran a lo largo de la red de vasos linfáticos que están por todo el cuerpo. Hay grupos de ganglios linfáticos en el cuello, la axila, el mediastino (área entre los pulmones), el abdomen, la pelvis y la ingle. El linfoma de Hodgkin se forma con mayor frecuencia en los ganglios linfáticos que están por encima del diafragma.
- Bazo. Órgano que elabora linfocitos, almacena glóbulos rojos y linfocitos, filtra la sangre y destruye las células sanguíneas viejas. El bazo está en el lado izquierdo del abdomen, cerca del estómago.
- Timo. Órgano en el que maduran y se multiplican los linfocitos T. El timo está en el tórax detrás del esternón.
- Médula ósea. Tejido blando y esponjoso en el centro de ciertos huesos, como el hueso de la cadera y el esternón. Los glóbulos blancos, los glóbulos rojos y las plaquetas se elaboran en la médula ósea.
- Amígdalas. Dos masas pequeñas de tejido linfático en la parte de atrás de la garganta. Hay una amígdala a cada lado de la garganta.
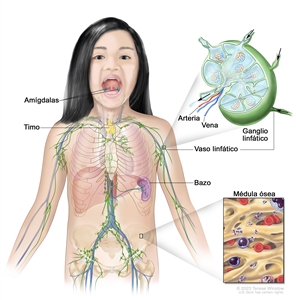
También hay pequeñas cantidades de tejido linfático en otras partes del cuerpo, como en el revestimiento del tubo gastrointestinal, los bronquios y la piel.
Hay dos tipos de linfoma generales: el linfoma de Hodgkin y el linfoma no Hodgkin. Este resumen describe el tratamiento del linfoma de Hodgkin infantil.
El linfoma de Hodgkin es más frecuente en adolescentes de 15 a 19 años. El tratamiento de niños y adolescentes es diferente al tratamiento de adultos.
Para obtener información sobre el linfoma, consulte los siguientes resúmenes del PDQ:
-
Tratamiento del linfoma no Hodgkin infantil -
Tratamiento del linfoma de Hodgkin
Los dos tipos principales de linfoma de Hodgkin infantil son el clásico y el de predominio linfocítico nodular.
- El linfoma de Hodgkin clásico es el tipo más común de linfoma de Hodgkin. Se presenta con mayor frecuencia en adolescentes. Cuando se examina una muestra de tejido de ganglio linfático al microscopio, a veces se observan células cancerosas de linfoma de Hodgkin, llamadas células de Reed-Sternberg.
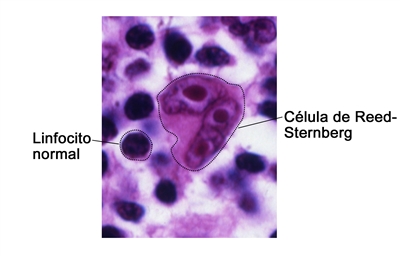
El linfoma de Hodgkin clásico se divide en los siguientes 4 subtipos, según la apariencia de las células cancerosas al microscopio:
- Linfoma de Hodgkin con esclerosis nodular. Este linfoma se presenta más a menudo en niños y adolescentes mayores. Con frecuencia se observa una masa en el tórax en el momento del diagnóstico.
- Linfoma de Hodgkin con celularidad mixta. Este linfoma se presenta más a menudo en niños menores de 10 años. Se relaciona con antecedentes de infección por el virus de Epstein-Barr (VEB) y suele formarse en los ganglios linfáticos del cuello.
- Linfoma de Hodgkin rico en linfocitos. Este linfoma se presenta con poca frecuencia en niños. Cuando se examina una muestra de tejido de ganglio linfático al microscopio, se encuentran células de Reed-Sternberg, muchos linfocitos normales y otras células sanguíneas.
- El linfoma de Hodgkin con agotamiento linfocítico es poco frecuente en los niños y se presenta con mayor frecuencia en adultos, en especial adultos con VIH. Cuando se examina una muestra de tejido de ganglio linfático al microscopio, se encuentran muchas células cancerosas grandes de forma extraña, pocos linfocitos normales y otras células sanguíneas.
- El linfoma de Hodgkin con predominio linfocítico nodular es menos frecuente que el linfoma de Hodgkin clásico. Se presenta más a menudo en niños menores de 10 años. Por lo general, el linfoma de Hodgkin con predominio linfocítico nodular se presenta con un ganglio linfático inflamado en el cuello, las axilas o la ingle. La mayoría de las personas no tienen ningún otro signo ni síntoma de cáncer en el momento del diagnóstico. Cuando se examina una muestra de tejido de ganglio linfático al microscopio, las células cancerosas tienen forma de palomita de maíz.
Es posible que la infección por el virus de Epstein-Barr y los antecedentes familiares de linfoma de Hodgkin aumenten el riesgo de linfoma de Hodgkin infantil.
Cualquier cosa que aumenta la probabilidad de que una persona tenga una enfermedad se llama factor de riesgo. No todos los niños con uno o más de estos factores de riesgo tendrán linfoma de Hodgkin infantil, y algunos niños sin factores de riesgo conocidos presentarán la enfermedad. Consulte con el médico si piensa que su niño está en riesgo.
Los factores de riesgo del linfoma de Hodgkin infantil son los siguientes:
- Presentar infección por el virus de Epstein-Barr (VEB).
- Presentar infección por el virus de la inmunodeficiencia humana (VIH).
- Padecer ciertas enfermedades del sistema inmunitario, como síndrome linfoproliferativo autoinmunitario.
- Tener un sistema inmunitario debilitado después de recibir un trasplante de órgano o a consecuencia de un medicamento administrado después de un trasplante para prevenir que el cuerpo rechace el órgano.
- Tener algún familiar cercano (padre, madre, hermano o hermana) con antecedentes personales de linfoma de Hodgkin.
Los cambios hereditarios en los genes quizás aumenten el riesgo de linfoma de Hodgkin infantil.
La exposición a infecciones comunes durante la primera infancia quizás reduzca el riesgo del linfoma de Hodgkin infantil.
Los signos de linfoma de Hodgkin infantil incluyen ganglios linfáticos inflamados, fiebre, sudores nocturnos excesivos y pérdida de peso.
Los signos y síntomas del linfoma de Hodgkin dependen del lugar del cuerpo donde se forma el cáncer y del tamaño de este. Es importante que consulte con el médico si su niño presenta alguno de los siguientes síntomas:
- Ganglios linfáticos inflamados no dolorosos cerca de la clavícula, o en el cuello, el tórax, la axila o la ingle.
- Fiebre sin razón conocida.
- Pérdida de peso de origen desconocido.
- Sudores nocturnos excesivos.
- Sensación de mucho cansancio.
- Anorexia.
- Picazón en la piel.
- Tos.
- Dificultad para respirar, en especial cuando se está acostado.
- Dolor en los ganglios linfáticos después de tomar bebidas alcohólicas.
La fiebre y la pérdida de peso de origen desconocido, o los sudores nocturnos excesivos se llaman síntomas B. Los síntomas B son importantes para estadificar el linfoma de Hodgkin y entender las posibilidades de recuperación del paciente.
Es posible que otras afecciones que no son linfoma de Hodgkin infantil causen estos síntomas. La única manera de saberlo es mediante una consulta médica, donde le preguntarán cuándo empezaron los síntomas y cuán a menudo los presenta el niño, esta consulta es el primer paso para determinar el diagnóstico.
Para diagnosticar y estadificar el linfoma de Hodgkin infantil, se usan pruebas para examinar el sistema linfático y otras partes del cuerpo.
Si su niño presenta síntomas que indican un posible linfoma de Hodgkin, el médico deberá determinar si estos síntomas se deben a un cáncer o a otra afección. En la consulta médica también le preguntarán sobre la historia médica familiar y los antecedentes médicos personales del niño y le harán un examen físico. Es posible que el equipo médico indique pruebas diagnósticas para verificar si su hijo tiene linfoma de Hodgkin. Los resultados de estas pruebas también ayudarán a planificar el tratamiento.
Es posible que se utilicen las siguientes pruebas y procedimientos:
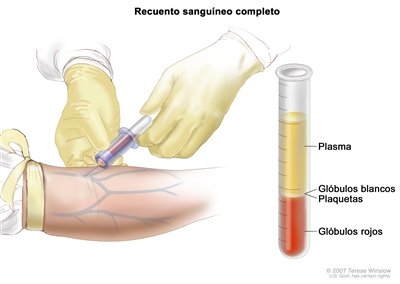
- Recuento sanguíneo completo (RSC). Procedimiento para el que se toma una muestra de sangre para verificar los siguientes elementos:
- El número de glóbulos rojos, glóbulos blancos y plaquetas.
- La cantidad de hemoglobina (proteína que transporta el oxígeno) en los glóbulos rojos.
- La parte de la muestra compuesta por glóbulos rojos.
- Estudios bioquímicos de la sangre. Pruebas por las que se examina una muestra de sangre para medir la cantidad de ciertas sustancias, como la albúmina, que los órganos y tejidos del cuerpo liberan en la sangre. Una cantidad anormal (mayor o menor que la normal) de una sustancia quizás sea un signo de enfermedad.
- Prueba de proteína C-reactiva. Prueba en la que se analiza una muestra de sangre para medir la cantidad de proteína C-reactiva en la sangre. El hígado elabora esta proteína y la libera en el torrente sanguíneo cuando hay inflamación. Una concentración más alta de lo normal de proteína C-reactiva en la sangre quizás sea un signo de enfermedad.
- Prueba de velocidad de sedimentación. Procedimiento para el que se toma una muestra de sangre y se verifica la velocidad con que los glóbulos rojos se depositan en el fondo del tubo de ensayo. La tasa de sedimentación mide la inflamación en el cuerpo. Una velocidad de sedimentación más alta de lo normal quizás sea un signo de linfoma. También se llama velocidad de eritrosedimentación, velocidad de sedimentación globular o velocidad de sedimentación de eritrocitos (VSE).
- Tomografía computarizada (TC). Procedimiento para el que se toma una serie de imágenes detalladas de áreas del interior del cuerpo, como el cuello, el tórax, el abdomen o la pelvis, desde ángulos diferentes. Las imágenes se crean con una computadora conectada a una máquina de rayos X. Se inyecta un tinte en una vena o se ingiere a fin de que los órganos o los tejidos se destaquen de forma más clara. Este procedimiento también se llama tomografía computadorizada, tomografía axial computarizada (TAC) o exploración por TAC. Para obtener más información, consulte
Tomografía computarizada para el cáncer .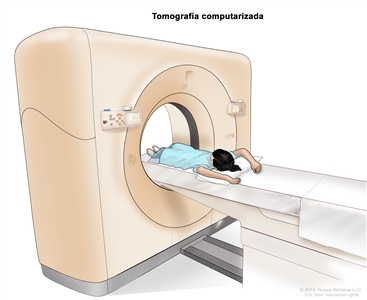
- Tomografía por emisión de positrones (TEP). Procedimiento para encontrar células de tumores malignos en el cuerpo. Se inyecta en una vena una cantidad pequeña de glucosa (azúcar)radiactiva. El escáner de la TEP rota alrededor del cuerpo y crea una imagen de los lugares del cuerpo que usan la glucosa. Las células de tumores malignos se ven más brillantes en la imagen porque son más activas y absorben más glucosa que las células normales.
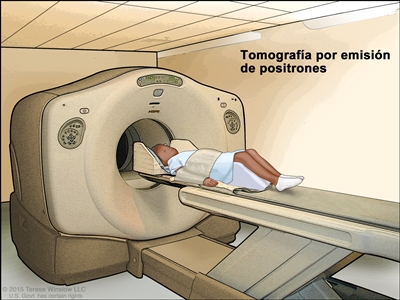
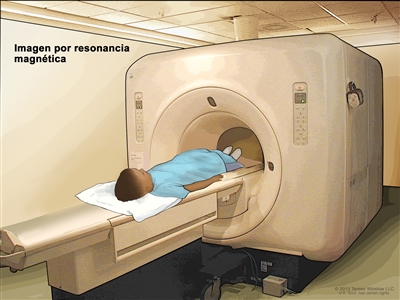
- Imágenes por resonancia magnética (IRM). Procedimiento para el que se usan un imán, ondas de radio y una computadora a fin de crear una serie de imágenes detalladas de áreas del interior del cuerpo, como los ganglios linfáticos. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN).
- Tomografía por emisión de positrones-tomografía computarizada (TEP-TC). Procedimiento en el que se combinan las imágenes de una tomografía por emisión de positrones (TEP) con las de una tomografía computarizada (TC). La TEP y la TC se realizan a la misma vez y con la misma máquina. Esta combinación produce imágenes más detalladas de áreas del interior del cuerpo que las que se obtienen con cada uno de los procedimientos por separado.
- Tomografía por emisión de positrones-imágenes por resonancia magnética (TEP-IRM). Procedimiento en el que se combinan las imágenes de una tomografía por emisión de positrones (TEP) con imágenes por resonancia magnética (IRM). En una TEP se usa un marcador radiactivo para destacar áreas anormales del cuerpo. En una IRM se usan ondas de radio y un imán potente a fin de crear imágenes detalladas de los tejidos del cuerpo. La TEP y la IRM se realizan a la misma vez y con la misma máquina. Esta combinación produce imágenes más detalladas de áreas del interior del cuerpo que las que se obtienen con cada uno de los procedimientos por separado. También se reduce la cantidad general de radiación a la que se expone una persona. La TEP-IRM se usa para ayudar en el diagnóstico de una enfermedad como el cáncer, planificar el tratamiento o saber si este es eficaz.
- Radiografía del tórax. Radiografía de los órganos y huesos del interior del tórax. Un rayo X es un tipo de haz de energía que puede atravesar el cuerpo y plasmarse en una película que muestra una imagen de áreas del interior del cuerpo.
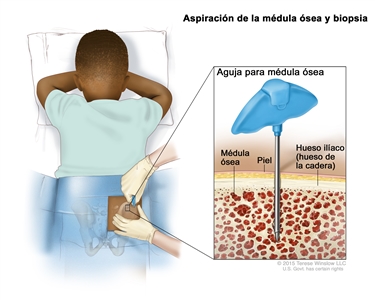
- Aspiración de médula ósea y biopsia. Extracción de una muestra de médula ósea y un trozo pequeño de hueso mediante una aguja hueca que se introduce en el hueso de la cadera o del esternón. Un patólogo observa la médula ósea y el hueso al microscopio para verificar si hay células anormales. La aspiración de la médula ósea y biopsia se hace en pacientes con enfermedad avanzada o síntomas B.
- Biopsia de ganglio linfático. Extracción total o parcial de uno o varios ganglios linfáticos. Es posible extraer el ganglio linfático durante una TC guiada por imagen o mediante una toracoscopia, mediastinoscopia o laparoscopia. Se utiliza uno de los tipos de biopsia que se describen a continuación:
- Biopsia por escisión. En este procedimiento, se extrae por completo un ganglio linfático.
- Biopsia por incisión. En este procedimiento, se extrae una parte de un ganglio linfático.
- Biopsia por punción con aguja gruesa. En este procedimiento, se extrae tejido de un ganglio linfático mediante una aguja ancha.
Un patólogo observa el tejido del ganglio linfático al microscopio para detectar un tipo de células cancerosas llamadas células de Reed-Sternberg. Estas células son comunes en el linfoma de Hodgkin clásico.
Con la muestra de tejido que se extrae, es posible hacer la siguiente prueba:
- Inmunofenotipificación. En esta prueba de laboratorio se usan anticuerpos a fin de identificar células cancerosas según los tipos de antígenos o marcadores presentes en la superficie celular. Esta prueba se usa para diagnosticar tipos específicos de linfoma.
En busca de una segunda opinión.
Quizás usted quiera una segunda opinión para confirmar el diagnóstico del niño y el plan de tratamiento. Para esto, necesitará los resultados de pruebas importantes indicadas por el primer médico a fin de compartirlos con el médico a quien usted vaya a pedir una segunda opinión. Durante la cita para obtener una segunda opinión, se revisará el informe de patología, las preparaciones de laboratorio y las pruebas por imágenes antes de darle una recomendación. Es posible que esta coincida con las recomendaciones iniciales, se sugieran cambios u otros abordajes, o se le proporcione más información sobre el cáncer de su niño.
Para obtener más información sobre cómo elegir profesionales médicos y obtener una segunda opinión, consulte
Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
Si su niño o niña recibe un diagnóstico de linfoma de Hodgkin es posible que usted tenga preguntas sobre la gravedad del cáncer y la probabilidad que tiene de sobrevivir. El pronóstico es el resultado o la evolución probable de una enfermedad. El pronóstico y las opciones de tratamiento dependen de los siguientes aspectos:
- Estadio del cáncer (tamaño del cáncer y si hay diseminación por debajo del diafragma o a más de un grupo de ganglios linfáticos).
- Tamaño del tumor.
- Presencia de síntomas B (fiebre y pérdida de peso de origen desconocido, o sudores nocturnos excesivos) en el momento del diagnóstico.
- Tipo de linfoma de Hodgkin.
- Recuento de glóbulos blancos más alto de lo normal o anemia en el momento del diagnóstico.
- Presencia de líquido alrededor del corazón o los pulmones en el momento del diagnóstico.
- Valores de velocidad de sedimentación o concentración de albúmina en la sangre.
- Qué tan bien respondió el cáncer a la quimioterapia inicial.
- Sexo del niño.
- Si el cáncer recién se diagnosticó o si recidivó (volvió).
Las opciones de tratamiento también dependen de los siguientes aspectos:
- Si el riesgo de que el cáncer vuelva después del tratamiento es bajo, medio o alto.
- Edad del niño.
- Riesgo de efectos secundarios a largo plazo.
La mayoría de los niños y adolescentes con linfoma de Hodgkin de diagnóstico reciente se pueden curar.
Los miembros del equipo de atención del cáncer que atiende al niño son las personas más capacitadas para hablar con usted sobre el pronóstico.
Estadios del linfoma de Hodgkin infantil
Después del diagnóstico del linfoma de Hodgkin infantil, se hacen pruebas para determinar si las células cancerosas se diseminaron dentro del sistema linfático o a otras partes del cuerpo.
El proceso que se usa para determinar si el cáncer se diseminó se llama estadificación. Con la información que se obtiene del proceso de estadificación se determina el estadio de la enfermedad. Para tomar decisiones acerca del tratamiento del linfoma de Hodgkin, se usan los resultados de las
El cáncer se disemina en el cuerpo de tres maneras.
El cáncer se puede diseminar a través del tejido, el sistema linfático y la sangre:
- Tejido. El cáncer se disemina desde donde comenzó y se extiende hacia las áreas cercanas.
- Sistema linfático. El cáncer se disemina desde donde comenzó y entra en el sistema linfático. El cáncer se desplaza a través de los vasos linfáticos a otras partes del cuerpo.
- Sangre. El cáncer se disemina desde donde comenzó y entra en la sangre. El cáncer se desplaza a través de los vasos sanguíneos a otras partes del cuerpo.
Se utilizan los siguientes estadios para el linfoma de Hodgkin infantil:
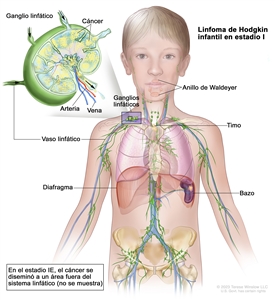
Estadio I
El estadio I se divide en estadio I y estadio IE.
- Estadio I. Se encuentra cáncer en una de las siguientes partes del sistema linfático:
- Uno o más ganglios linfáticos en un grupo de ganglios linfáticos.
- El anillo de Waldeyer.
- El timo.
- El bazo.
- Estadio IE. Se encuentra cáncer en un órgano o área fuera del sistema linfático.
Estadio II
El estadio II se divide en los estadios II y IIE.
- Estadio II. Se encuentra cáncer en dos o más grupos de ganglios linfáticos, por encima o debajo del diafragma (músculo delgado ubicado debajo de los pulmones que ayuda en la respiración y que separa el tórax del abdomen).
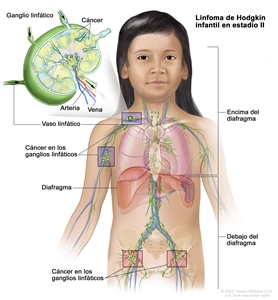
- Estadio IIE. El cáncer se diseminó desde un grupo de ganglios linfáticos hasta un órgano cercano que está fuera del sistema linfático. Es posible que el cáncer se haya diseminado a otros grupos de ganglios linfáticos del mismo lado del diafragma.
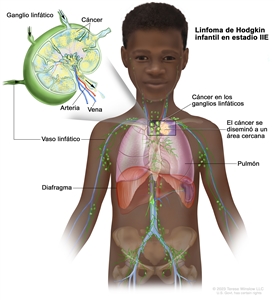
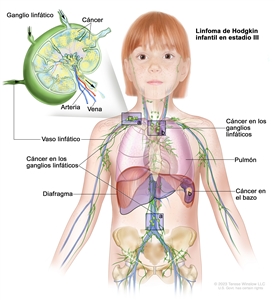
Estadio III
En el estadio III, se presenta una de las siguientes situaciones:
- El cáncer se encuentra en grupos de ganglios linfáticos que están por encima y debajo del diafragma (músculo delgado ubicado debajo de los pulmones que ayuda en la respiración y que separa el tórax del abdomen).
- El cáncer se encuentra en grupos de ganglios linfáticos encima del diafragma y en el bazo.
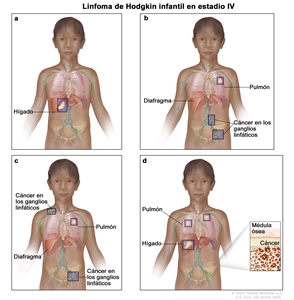
Estadio IV
En el estadio IV, se presenta una de las siguientes situaciones:
- El cáncer se diseminó por uno o más órganos fuera del sistema linfático y es posible que se encuentre en los ganglios linfáticos cercanos a esos órganos.
- El cáncer se encuentra en dos o más grupos de ganglios linfáticos que están en el mismo lado del diafragma (músculo delgado ubicado debajo de los pulmones que ayuda en la respiración y que separa el tórax del abdomen) y en un órgano que está fuera del sistema linfático y alejado de los ganglios linfáticos afectados.
- El cáncer se encuentra en grupos de ganglios linfáticos en ambos lados del diafragma, y en cualquier órgano fuera del sistema linfático.
- El cáncer se diseminó a los pulmones, el hígado o la médula ósea desde áreas lejanas.
Para los estadios también se usan las letras A, B, E o S, además de números.
Estas letras se usan para describir con más detalle el estadio del linfoma de Hodgkin infantil.
- A: el paciente no tiene síntomas B (fiebre, pérdida de peso o sudores nocturnos excesivos).
- B: el paciente tiene síntomas B.
- E: se encuentra cáncer en un órgano o tejido que no forma parte del sistema linfático, pero que quizás esté cerca de un área del sistema linfático que tiene cáncer.
- S: se encuentra cáncer en el bazo.
El tratamiento para el linfoma de Hodgkin infantil se administra según los grupos de riesgo.
El linfoma de Hodgkin infantil sin tratar se divide en grupos de riesgo según el estadio, el tamaño del tumor y la presencia de síntomas B (fiebre, pérdida de peso o sudores nocturnos excesivos). El grupo de riesgo indica la probabilidad que tiene el linfoma de Hodgkin de no responder al tratamiento o de recidivar (volver) después del tratamiento. Se usa para planificar el tratamiento inicial.
-
Linfoma de Hodgkin infantil de riesgo bajo . -
Linfoma de Hodgkin infantil de riesgo intermedio . -
Linfoma de Hodgkin infantil de riesgo alto .
El linfoma de Hodgkin de riesgo bajo necesita menos ciclos de tratamiento, menos medicamentos contra el cáncer y dosis más bajas de esos medicamentos que el linfoma de riesgo alto.
En ocasiones, el linfoma de Hodgkin infantil no responde al tratamiento o vuelve después del tratamiento.
El linfoma de Hodgkin primario resistente al tratamiento es un cáncer que no responde al tratamiento inicial.
El linfoma de Hodgkin recidivante es cáncer que recidivó (volvió) después del tratamiento. Es posible que el linfoma reaparezca en el sistema linfático o en otras partes del cuerpo, como los pulmones, los huesos, la médula ósea o el hígado.
Aspectos generales de las opciones de tratamiento
Hay diferentes tipos de tratamiento para el linfoma de Hodgkin infantil.
Hay diferentes tipos de tratamiento para el linfoma de Hodgkin infantil. El equipo de atención le ayudará a decidir el plan de tratamiento para su hijo o hija. Se tendrán en cuenta muchos factores, como el estado general de salud del paciente o si el tumor es nuevo o volvió.
El tratamiento de los niños con linfoma de Hodgkin lo debe planificar un equipo de proveedores de atención de la salud experto en el tratamiento del cáncer infantil.
El oncólogo pediatra, un médico que se especializa en tratar el cáncer en la niñez, es quien supervisa el tratamiento de los niños con linfoma de Hodgkin. Este profesional trabaja con otros proveedores de atención médica pediátrica que son expertos en el tratamiento de niños con linfoma de Hodgkin y que se especializan en distintos campos de la medicina. Entre esos especialistas, se encuentran los siguientes:
- Pediatra.
- Oncólogo médico o hematólogo.
- Radioncólogo.
- Patólogo.
- Enfermero especializado en pediatría.
- Psicólogo.
- Trabajador social.
- Especialista en vida infantil.
- Especialista en fertilidad.
Es posible que el tratamiento del linfoma de Hodgkin en adolescentes y adultos jóvenes sea diferente al tratamiento en niños. Algunos adolescentes y adultos jóvenes reciben un régimen de tratamiento para adultos.
Es posible usar los siguientes tipos de tratamientos:
Quimioterapia
La quimioterapia es un tratamiento del cáncer en el que se usan uno o más medicamentos para interrumpir la formación de células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. Cuando en un tratamiento se usa más de un medicamento quimioterapéutico, se le llama quimioterapia combinada. Cuando la quimioterapia se toma por boca o se inyecta en una vena o músculo, los medicamentos ingresan al torrente sanguíneo y pueden llegar a las células cancerosas de todo el cuerpo (quimioterapia sistémica).
La forma en que se administra la quimioterapia depende del grupo de riesgo. Por ejemplo, los niños con linfoma de Hodgkin de riesgo bajo reciben menos ciclos de tratamiento, menos medicamentos contra el cáncer y dosis más bajas de estos medicamentos que los niños con linfoma de riesgo alto.
Para obtener más información en inglés, consulte
Radioterapia
La radioterapia es un tratamiento del cáncer para el que se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que se multipliquen. La radioterapia externa es un tipo de radioterapia para la que se usa una máquina que envía la radiación desde el exterior del cuerpo hacia el área en la que se encuentra el cáncer.
Algunas formas de administrar radioterapia ayudan a evitar que la radiación dañe el tejido sano cercano. A continuación, se describen algunos tipos de radioterapia externa:
- Radioterapia conformada. En este tipo de radioterapia externa, se usa una computadora a fin de crear una imagen tridimensional (3-D) del tumor; esto permite ajustar los haces de radiación a la forma del tumor.
- Radioterapia de intensidad modulada (RTIM). En este tipo de radioterapia tridimensional (3-D) se utiliza una computadora a fin de crear imágenes del tamaño y la forma de un tumor. Se dirigen rayos delgados de radiación de distinta intensidad (fuerza) hacia el tumor desde muchos ángulos.
La radioterapia se administra según el grupo de riesgo y el régimen de quimioterapia del niño. La radiación solo se dirige hacia los ganglios linfáticos u otras áreas con cáncer.
Terapia dirigida
La terapia dirigida es un tipo de tratamiento para el que se utilizan medicamentos u otras sustancias a fin de identificar y atacar células cancerosas específicas. Los tipos de terapia dirigida son los siguientes:
- Terapia con anticuerpos monoclonales. Los anticuerpos monoclonales son proteínas del sistema inmunitario que se producen en el laboratorio para el tratamiento de muchas enfermedades, incluso el cáncer. Como tratamiento del cáncer, estos anticuerpos se adhieren a dianas específicas en las células cancerosas o en otras células que ayudan a que se formen células cancerosas. Los anticuerpos destruyen las células cancerosas, bloquean su multiplicación o impiden que se diseminen. Los anticuerpos monoclonales se administran por infusión. Se emplean solos o para llevar medicamentos, toxinas o material radiactivo directamente a las células cancerosas.
El rituximab o el brentuximab se usan para el tratamiento del linfoma de Hodgkin infantil de riesgo alto, resistente al tratamiento o recidivante.
monoclonal antibodies: how monoclonal antibodies treat cancer-Spanish¿Cómo funcionan los anticuerpos monoclonales para tratar el cáncer? En este video se explica cómo los anticuerpos monoclonales como el trastuzumab, el pembrolizumab y el rituximab bloquean moléculas que las células cancerosas necesitan para multiplicarse, marcan células cancerosas para que el sistema inmunitario las destruya o transportan sustancias que dañan estas células.
- Terapia con inhibidores del proteasoma. Este tratamiento bloquea la acción de los proteasomas en las células cancerosas. Los proteasomas eliminan las proteínas que la célula ya no necesita. Cuando se bloquean los proteasomas, las proteínas se acumulan en la célula y esto quizás destruya la célula cancerosa.
El bortezomib es un inhibidor del proteasoma que se usa en el tratamiento del linfoma de Hodgkin infantil resistente al tratamiento o recidivante.
Para obtener más información, consulte
Inmunoterapia
La inmunoterapia es un tratamiento en el que se usa el sistema inmunitario del paciente para combatir el cáncer. Se utilizan sustancias elaboradas por el cuerpo o en un laboratorio para impulsar, dirigir o restaurar las defensas naturales del cuerpo contra el cáncer. Los tipos de inmunoterapia son los siguientes:
- Terapia con inhibidores de puntos de control inmunitario. Algunos tipos de células inmunitarias, como las células T y algunas células cancerosas, tienen ciertas proteínas (proteínas de puntos de control) en su superficie que mantienen bajo control las respuestas inmunitarias. Cuando las células cancerosas tienen cantidades grandes de estas proteínas, las células T no las atacan ni las destruyen. Los inhibidores de puntos de control inmunitario bloquean estas proteínas y aumentan la capacidad de las células T de destruir células cancerosas. A continuación, se menciona un tipo de terapia con inhibidores de puntos de control inmunitario:
- Terapia con inhibidores de PD-1 y PD-L1. PD-1 es una proteína en la superficie de las células T que ayuda al cuerpo a mantener bajo control las respuestas inmunitarias. PD-L1 es una proteína que se encuentra en algunos tipos de células cancerosas. Cuando PD-1 se une a PD-L1, impide que la célula T destruya la célula cancerosa. Los inhibidores de PD-1 y PD-L1 evitan que las proteínas PD-1 y PD-L1 se unan entre sí, lo que permite que las células T destruyan células cancerosas.
El pembrolizumab y el nivolumab son tipos de inhibidores de PD-1 que se usan en el tratamiento del linfoma de Hodgkin infantil que volvió después del tratamiento. El nivolumab está en estudio para el tratamiento del linfoma de Hodgkin infantil de riesgo alto.
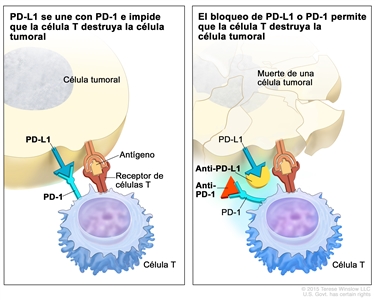
immune checkpoint inhibitors-SpanishLa inmunoterapia usa el sistema inmunitario del cuerpo para combatir el cáncer. En este video se describe un tipo de inmunoterapia que usa los inhibidores de puntos de control inmunitario para tratar el cáncer. - Terapia con inhibidores de PD-1 y PD-L1. PD-1 es una proteína en la superficie de las células T que ayuda al cuerpo a mantener bajo control las respuestas inmunitarias. PD-L1 es una proteína que se encuentra en algunos tipos de células cancerosas. Cuando PD-1 se une a PD-L1, impide que la célula T destruya la célula cancerosa. Los inhibidores de PD-1 y PD-L1 evitan que las proteínas PD-1 y PD-L1 se unan entre sí, lo que permite que las células T destruyan células cancerosas.
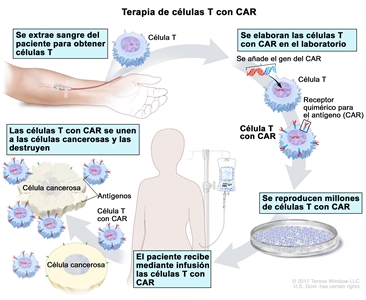
- Terapia de células T con CAR. En este tratamiento las células T (tipo de célula del sistema inmunitario) del paciente se modifican para que ataquen ciertas proteínas en la superficie de células cancerosas. Se extraen las células T del paciente y, en el laboratorio, se les añade receptores especiales en la superficie. Las células modificadas se llaman células T con receptor de antígeno quimérico (CAR). Las células T con CAR se producen en el laboratorio y se administran al paciente mediante infusión. Las células T con CAR se multiplican en la sangre del paciente y atacan las células cancerosas. La terapia de células T con CAR está en estudio para el tratamiento del linfoma de Hodgkin infantil resistente al tratamiento o recidivante.
Cirugía
En el caso del linfoma de Hodgkin con predominio linfocítico nodular localizado infantil, es posible hacer una cirugía para extirpar tanto tumor como sea posible.
Quimioterapia de dosis altas con trasplante de células madre
Se administran dosis altas de quimioterapia para destruir células cancerosas. Durante el tratamiento del cáncer, también se destruyen las células sanas, incluso las células formadoras de sangre. El trasplante de células madre es un tratamiento para reemplazar estas células formadoras de sangre. Las células madre (células sanguíneas inmaduras) se extraen de la sangre o la médula ósea del paciente o de un donante, se congelan y almacenan. Después de que el paciente termina la quimioterapia, las células madre almacenadas se descongelan y se devuelven al paciente mediante una infusión. Estas células madre reinfundidas se convierten en células sanguíneas del cuerpo y restauran las células destruidas.
Para obtener más información en inglés, consulte
Ensayos clínicos
Un ensayo clínico de tratamiento es un estudio de investigación que se hace con el fin de mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para los pacientes de cáncer. Debido a que el cáncer es poco frecuente en la niñez, se debe considerar la participación en un ensayo clínico.
Use el
Para obtener más información sobre ensayos clínicos, consulte
Radioterapia con haz de protones
La radioterapia con haz de protones es un tipo de radioterapia externa de alta energía para la que se usan corrientes de protones (partículas de materia minúsculas con carga positiva) a fin de generar radiación. En este tipo de tratamiento, la radiación causa menos daño al tejido sano cercano al tumor, como el de la mama, el corazón o los pulmones.
El tratamiento del linfoma de Hodgkin infantil causa efectos secundarios y efectos tardíos.
Para obtener más información sobre los efectos secundarios que causa el tratamiento para el cáncer, consulte nuestra página sobre
Los efectos secundarios del tratamiento del cáncer que empiezan después del mismo y continúan durante meses o años se llaman efectos tardíos. Es importante realizar exámenes de seguimiento con regularidad, ya que los efectos tardíos afectan la salud y el crecimiento.
A continuación, se mencionan algunos efectos tardíos del tratamiento del cáncer:
- Problemas físicos que afectan los siguientes aspectos.
- Desarrollo de los órganos genitales y sexuales.
- Fertilidad (capacidad para tener hijos).
- Crecimiento y desarrollo de huesos y músculos.
- Funcionamiento de la tiroides, el corazón o los pulmones.
- Funcionamiento de los dientes, las encías y las glándulas salivales.
- Funcionamiento del bazo (aumento del riesgo de infección).
- Cambios en el estado de ánimo, los sentimientos, el pensamiento, el aprendizaje o la memoria.
- Aparición de segundos cánceres (tipos de cáncer nuevos), como cáncer de mama, tiroides, piel, pulmón, estómago, o cáncer colorrectal.
Las mujeres sobrevivientes de linfoma de Hodgkin presentan un aumento del riesgo de cáncer de mama. El riesgo depende de la cantidad de radiación que recibieron las mamas durante el tratamiento y del régimen de quimioterapia administrado. El riesgo de cáncer de mama se reduce si también se administró radiación a los ovarios.
Se recomienda que las mujeres sobrevivientes que recibieron radioterapia dirigida a las mamas se hagan un mamograma y una IRM una vez por año, a partir del octavo año después del tratamiento o desde los 25 años de edad; lo que ocurra más tarde. También se recomienda que las mujeres sobrevivientes se hagan un autoexamen de la mama todos los meses a partir del inicio de la pubertad y que una vez al año, desde del inicio de la pubertad hasta los 25 años, un profesional de atención de la salud les examine las mamas. A partir de los 25 años de edad, los exámenes de las mamas hechos por un profesional de atención de la salud aumentarán su frecuencia a cada 6 meses.
Los hombres sobrevivientes que recibieron radioterapia en el tórax, quizás tengan un mayor riesgo de enfermedad cardiovascular. Por ello, se recomienda evitar la radioterapia en el tórax en la medida de lo posible.
Algunos efectos tardíos se pueden tratar o controlar. Es importante que hable con el equipo médico pediátrico sobre los posibles efectos de algunos tratamientos. Para obtener más información, consulte
Los pacientes podrían considerar la participación en un ensayo clínico.
Para algunos pacientes, la mejor elección de tratamiento podría ser un ensayo clínico. Los ensayos clínicos son parte del proceso de investigación del cáncer. Los ensayos clínicos se llevan a cabo para saber si los tratamientos nuevos para el cáncer son inocuos (seguros) y eficaces, o mejores que el tratamiento estándar.
Muchos de los tratamientos estándar actuales se basan en ensayos clínicos anteriores. Los pacientes que participan en un ensayo clínico reciben el tratamiento estándar o son de los primeros en recibir el tratamiento nuevo.
Los pacientes que participan en los ensayos clínicos también ayudan a mejorar la forma en que se tratará el cáncer en el futuro. Aunque los ensayos clínicos no siempre llevan a tratamientos eficaces, a menudo responden a preguntas importantes y ayudan a avanzar en la investigación.
Los pacientes pueden ingresar en los ensayos clínicos antes, durante o después de comenzar su tratamiento para el cáncer.
En algunos ensayos clínicos solo se aceptan a pacientes que aún no recibieron tratamiento. En otros ensayos se prueban terapias en pacientes de cáncer que no mejoraron. También hay ensayos clínicos en los que se prueban formas nuevas de impedir que el cáncer recidive (vuelva) o de disminuir los efectos secundarios del tratamiento del cáncer.
Los ensayos clínicos se realizan en muchas partes del país. La información en inglés sobre los ensayos clínicos patrocinados por el Instituto Nacional del Cáncer (NCI) se encuentra en la página de Internet
A veces se necesitan pruebas de seguimiento.
A medida que transcurre el tratamiento del niño, se harán pruebas o exámenes de seguimiento, revisiones o controles. Para saber si el tratamiento está funcionando, es posible que se repitan algunas de las pruebas que se usaron para diagnosticar el cáncer. Los resultados sirven para tomar decisiones sobre el tratamiento: continuarlo, interrumpirlo o cambiarlo.
Algunas pruebas se seguirán repitiendo cada cierto tiempo después de que finalice el tratamiento. Los resultados quizás indiquen si la afección del niño ha cambiado o si el cáncer recidivó (volvió).
En los pacientes que reciben quimioterapia sola, se puede hacer la TEP a partir de las 3 semanas del momento que termina el tratamiento. En los pacientes que reciben radioterapia al final, no se debe hacer la TEP hasta que hayan pasado de 8 a 12 semanas desde que finaliza el tratamiento.
Tratamiento del linfoma de Hodgkin infantil clásico de riesgo bajo
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección
El tratamiento del linfoma de Hodgkin clásico de riesgo bajo recién diagnosticado en niños incluye las siguientes opciones:
- Quimioterapia combinada.
- Radioterapia dirigida a las áreas con cáncer.
Realice una
Tratamiento del linfoma de Hodgkin infantil clásico de riesgo intermedio
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección
El tratamiento del linfoma de Hodgkin clásico de riesgo intermedio recién diagnosticado en niños incluye las siguientes opciones:
- Quimioterapia combinada.
- Radioterapia dirigida a las áreas con cáncer.
Realice una
Tratamiento del linfoma de Hodgkin infantil clásico de riesgo alto
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección
El tratamiento del linfoma de Hodgkin clásico de riesgo alto recién diagnosticado en niños incluye las siguientes opciones:
- Quimioterapia combinada de dosis altas.
- Quimioterapia combinada con terapia dirigida (brentuximab) o inmunoterapia (nivolumab).
- Radioterapia dirigida a las áreas con cáncer.
Realice una
Tratamiento del linfoma de Hodgkin infantil con predominio linfocítico nodular
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección
El tratamiento del linfoma de Hodgkin con predominio linfocítico nodular recién diagnosticado en niños incluye las siguientes opciones:
- Cirugía, si es posible extraer el tumor por completo.
- Quimioterapia con radioterapia externa de dosis baja o sin esta.
Realice una
Tratamiento del linfoma de Hodgkin primario resistente al tratamiento o recidivante en niños y adolescentes
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección
El tratamiento de los niños y adolescentes con linfoma de Hodgkin primario resistente al tratamiento (cáncer que no responde al tratamiento inicial) o recidivante (cáncer que volvió después del tratamiento) incluye las siguientes opciones:
- Quimioterapia con esteroides o sin estos, terapia dirigida (rituximab, brentuximab o bortezomib), o ambas terapias.
- Inmunoterapia (pembrolizumab o nivolumab).
- Quimioterapia de dosis alta con trasplante de células madre en el que se usan las células madre del paciente. Terapia con anticuerpos monoclonales (brentuximab).
- Radioterapia, que quizás se administre después de un trasplante de células madre en el que se usan las células madre del paciente, o si el cáncer no ha respondido a otros tratamientos y el área con cáncer no se ha tratado antes.
- Quimioterapia de dosis alta con trasplante de células madre en el que se usan las células madre de un donante.
- Terapia dirigida (brentuximab) para los pacientes que presentan recaída después del trasplante de células madre en el que se usaron las células madre del paciente.
- Participación en un ensayo clínico de terapia de células T con CAR.
- Participación en un ensayo clínico de inmunoterapia (pembrolizumab).
Realice una
Información adicional sobre el linfoma de Hodgkin infantil
Para obtener más información del Instituto Nacional del Cáncer sobre el linfoma de Hodgkin infantil, consulte los siguientes enlaces:
-
Tomografía computarizada para el cáncer -
Terapia dirigida para tratar el cáncer -
Inmunoterapia para tratar el cáncer -
Trasplantes de células madre en el tratamiento del cáncer
La información que se presenta a continuación solo está disponible en inglés:
-
Drugs Approved for Hodgkin Lymphoma (Medicamentos aprobados para el linfoma de Hodgkin)
Para obtener más información sobre el cáncer en la niñez y otros recursos generales sobre el cáncer, consulte los siguientes enlaces:
-
El cáncer -
Adolescentes y adultos jóvenes con cáncer -
Cánceres infantiles -
El cáncer en los niños y adolescentes -
Cómo hacer frente al cáncer -
Efectos tardíos del tratamiento anticanceroso en la niñez -
Estadificación del cáncer -
Preguntas para el médico sobre el cáncer
La información que se presenta a continuación solo está disponible en inglés:
-
CureSearch for Children's Cancer (CureSearch para el cáncer infantil) -
Children with Cancer: A Guide for Parents (Niños con cáncer: manual para padres) -
For Survivors, Caregivers, and Advocates (Recursos para sobrevivientes, cuidadores y defensores de los pacientes)
Información sobre este resumen del PDQ
Información sobre el PDQ
El Physician Data Query (PDQ) es la base de datos integral del Instituto Nacional del Cáncer (NCI) que contiene resúmenes de la última información publicada sobre los siguientes temas relacionados con el cáncer: prevención, detección, genética, tratamiento, cuidados médicos de apoyo, y medicina complementaria y alternativa. Se publican dos versiones de la mayoría de los resúmenes. La versión dirigida a profesionales de la salud se redacta en lenguaje técnico y contiene información detallada, mientras que la versión dirigida a pacientes se redacta en un lenguaje fácil de comprender, que no es técnico. Ambas versiones contienen información correcta y actualizada sobre el cáncer. Los resúmenes se escriben en inglés y en la mayoría de los casos se cuenta con una traducción al
El PDQ es un servicio del NCI, que forma parte de los Institutos Nacionales de la Salud (NIH). Los NIH son el centro de investigación biomédica del Gobierno federal. Los resúmenes del PDQ se basan en un análisis independiente de las publicaciones médicas. No constituyen declaraciones de la política del NCI ni de los NIH.
Propósito de este resumen
Este resumen del PDQ sobre el cáncer contiene información actualizada sobre el tratamiento del linfoma de Hodgkin infantil. El propósito es informar y ayudar a los pacientes, sus familiares y cuidadores. No ofrece pautas ni recomendaciones formales para la toma de decisiones relacionadas con la atención de la salud.
Revisores y actualizaciones
Los consejos editoriales redactan y actualizan los resúmenes de información sobre el cáncer del PDQ. Estos consejos los conforman equipos de especialistas en el tratamiento del cáncer y otras especialidades relacionadas con esta enfermedad. Los resúmenes se revisan de manera periódica y se modifican con información nueva. La fecha de actualización al pie de cada resumen indica cuándo se hizo el cambio más reciente.
La información en este resumen para pacientes proviene de la versión para profesionales de la salud, que el
Información sobre ensayos clínicos
Un ensayo clínico es un estudio para responder a una pregunta científica; por ejemplo, si un tratamiento es mejor que otro. Los ensayos se basan en estudios anteriores y en lo que se aprendió en el laboratorio. Cada ensayo responde a ciertas preguntas científicas con el fin de encontrar formas nuevas y mejores de ayudar a los pacientes con cáncer. Durante los ensayos clínicos de tratamiento, se recopila información sobre los efectos de un tratamiento nuevo y su eficacia. Si un ensayo clínico indica que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo quizás se convierta en el "estándar". Los pacientes pueden considerar la participación en un ensayo clínico. Algunos ensayos clínicos solo aceptan a pacientes que aún no comenzaron un tratamiento.
Para obtener más información sobre ensayos clínicos, consulte el
Permisos para el uso de este resumen
PDQ (Physician Data Query) es una marca registrada. Se autoriza el uso del texto de los documentos del PDQ; sin embargo, no se podrá identificar como un resumen de información sobre cáncer del PDQ del NCI, salvo que el resumen se reproduzca en su totalidad y se actualice de manera periódica. Por otra parte, se permitirá que un autor escriba una oración como "En el resumen del PDQ del NCI de información sobre la prevención del cáncer de mama se describen, de manera concisa, los siguientes riesgos: [incluir fragmento del resumen]".
Se sugiere citar la referencia bibliográfica de este resumen del PDQ de la siguiente forma:
PDQ® sobre el tratamiento pediátrico. PDQ Tratamiento del linfoma de Hodgkin infantil. Bethesda, MD: National Cancer Institute. Actualización: <MM/DD/YYYY>. Disponible en:
Las imágenes en este resumen se reproducen con autorización del autor, el artista o la editorial para uso exclusivo en los resúmenes del PDQ. La utilización de las imágenes fuera del PDQ requiere la autorización del propietario, que el Instituto Nacional del Cáncer no puede otorgar. Para obtener más información sobre el uso de las ilustraciones de este resumen o de otras imágenes relacionadas con el cáncer, consulte
Cláusula sobre el descargo de responsabilidad
La información en estos resúmenes no se debe utilizar para justificar decisiones sobre reembolsos de seguros. Para obtener más información sobre la cobertura de seguros, consulte la página
Comuníquese con el Instituto Nacional del Cáncer
Para obtener más información sobre las opciones para comunicarse con el NCI, incluso la dirección de correo electrónico, el número telefónico o el chat, consulte la página del
Última revisión: 2025-03-06
Si usted quiere saber más sobre el cáncer y cómo se trata, o si desea saber sobre ensayos clínicos para su tipo de cáncer, puede llamar al Servicio de Información del Instituto Nacional del Cáncer (NCI, por sus siglas en inglés) al 1-800-422-6237, llamada gratuita. Un especialista en información capacitado puede hablar con usted y responder a sus preguntas.
Esta información no reemplaza el consejo de un médico. Ignite Healthwise, LLC, niega toda garantía y responsabilidad por el uso de esta información. El uso que usted haga de esta información implica que usted acepta los
Healthwise, Healthwise para cada decisión de la salud, y el logo de Healthwise son marcas de fábrica de Ignite Healthwise, LLC.
Page Footer
Quiero...
Audiencia
Sitios seguros para miembros
Información sobre The Cigna Group
Aviso legal
Los planes individuales y familiares de seguro médico y dental están asegurados por Cigna Health and Life Insurance Company (CHLIC), Cigna HealthCare of Arizona, Inc., Cigna HealthCare of Illinois, Inc., Cigna HealthCare of Georgia, Inc., Cigna HealthCare of North Carolina, Inc., Cigna HealthCare of South Carolina, Inc. y Cigna HealthCare of Texas, Inc. Los planes de beneficios de salud y de seguro de salud de grupo están asegurados o administrados por CHLIC, Connecticut General Life Insurance Company (CGLIC) o sus afiliadas (puedes ver
Todas las pólizas de seguros y los planes de beneficios de grupo contienen exclusiones y limitaciones. Para conocer la disponibilidad, los costos y detalles completos de la cobertura, comunícate con un agente autorizado o con un representante de ventas de Cigna. Este sitio web no está dirigido a los residentes de New Mexico.