Aspectos generales de las opciones de tratamiento
Hay diferentes tipos de tratamiento para los niños con sarcoma de Ewing.
Hay diferentes tipos de tratamiento disponibles para los niños con sarcoma de Ewing. Algunos tratamientos son estándar (tratamiento que se usa en la actualidad) y otros se encuentran en evaluación en ensayos clínicos. Un ensayo clínico de un tratamiento es un estudio de investigación que procura mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para pacientes de cáncer. Cuando los ensayos clínicos muestran que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo se puede convertir en el tratamiento estándar.
Debido a que el cáncer en los niños y los adolescentes es poco frecuente, se debe considerar su participación en un ensayo clínico. Algunos ensayos clínicos solo están disponibles para pacientes que no han comenzado un tratamiento.
El tratamiento de los niños con sarcoma de Ewing se debe planificar por un equipo de proveedores de atención de la salud expertos en el tratamiento de cánceres infantiles.
El tratamiento será supervisado por un oncólogo pediatra, un médico que se especializa en el tratamiento de niños con cáncer. El oncólogo pediatra trabaja con otros proveedores de atención de la salud que son expertos en el tratamiento de niños con sarcoma de Ewing y que se especializan en ciertos campos de la medicina. Entre estos especialistas se incluyen a los siguientes:
- Pediatra.
- Cirujano oncólogo u ortopedista oncólogo.
- Radioncólogo.
- Enfermero especializado en pediatría.
- Trabajador social.
- Especialista en rehabilitación.
- Psicólogo.
Se utilizan cuatro tipos de tratamiento.
Quimioterapia
La quimioterapia es un tratamiento del cáncer que utiliza medicamentos para interrumpir la formación de las células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. Cuando la quimioterapia se toma por boca o se inyecta en una vena o en un músculo, los medicamentos entran al torrente sanguíneo y pueden llegar a las células cancerosas de todo el cuerpo (quimioterapia sistémica). La quimioterapia combinada es un tratamiento en el que se usa más de un medicamento contra el cáncer.
La quimioterapia sistémica combinada forma parte del tratamiento de todos los pacientes con tumores de Ewing. Con frecuencia es el primer tratamiento que se administra durante unos 6 a 12 meses. A menudo, la quimioterapia se administra para reducir el tamaño del tumor antes de la cirugía o la radioterapia, y para destruir cualquier célula tumoral que se haya diseminado a otras partes del cuerpo.
Para obtener más información en inglés, consulte la lista Drugs Approved for Soft Tissue Sarcoma (Medicamentos aprobados para el sarcoma de tejido blando).
Radioterapia
La radioterapia es un tratamiento del cáncer para el que se utilizan rayos X de alta energía u otros tipos de radiación para destruir las células cancerosas o impedir que crezcan. Para la radioterapia externa se usa una máquina que envía la radiación hacia el cáncer desde el exterior del cuerpo.
La radioterapia se usa cuando no se puede extirpar el tumor mediante cirugía o cuando la cirugía para extirpar el tumor afectará funciones corporales importantes o el aspecto físico del niño. Se puede utilizar para reducir el tamaño del tumor y disminuir la cantidad de tejido que es necesario extirpar durante la cirugía. También se puede usar para tratar cualquier tumor que quede después de la cirugía y tumores que se diseminaron a otras partes del cuerpo.
La radioterapia también emplea como tratamiento paliativo para aliviar los síntomas que causa el tumor en el hueso.
Cirugía
La cirugía se suele realizar para extirpar el cáncer que queda después de la quimioterapia y la radioterapia. Cuando es posible, se extirpa todo el tumor mediante cirugía. El tejido y el hueso que se extraen se pueden reemplazar con un injerto para el que usa tejido y hueso tomados de otra parte del cuerpo del paciente o de un donante. A veces, se usa un implante como un hueso artificial.
Una vez que el médico extirpa todo el cáncer visible en el momento de la cirugía, es posible que algunos pacientes reciban quimioterapia o radioterapia para destruir cualquier célula cancerosa que quede. El tratamiento administrado después de la cirugía para disminuir el riesgo de que el cáncer vuelva se llama terapia adyuvante.
Dosis altas de quimioterapia con rescate de células madre
La quimioterapia de dosis alta se administra para destruir células cancerosas. Durante el tratamiento del cáncer, también se destruyen las células sanas, incluso las células formadoras de sangre. El trasplante de células madre es un tratamiento para reemplazar estas células formadoras de sangre. Las células madre (células sanguíneas inmaduras) se extraen de la sangre o la médula ósea del paciente o de un donante, se congelan y almacenan. Después de que el paciente termina con la quimioterapia, las células madre almacenadas se descongelan y se devuelven al paciente mediante una infusión. Estas células madre reinfundidas crecen hasta convertirse en células sanguíneas del cuerpo y restauran las células destruidas. La quimioterapia con rescate de células madre se usa para tratar el sarcoma de Ewing localizado y recidivante.
Se están probando nuevos tipos de tratamiento en ensayos clínicos.
En la presente sección de este resumen se describen los tratamientos en estudio en ensayos clínicos. Tal vez no se mencionen todos los tratamientos nuevos en estudio. La información sobre ensayos clínicos está disponible en el portal de Internet del NCI.
Inmunoterapia
La inmunoterapia ayuda al sistema inmunitario a combatir el cáncer. Los tipos de inmunoterapia son los siguientes.
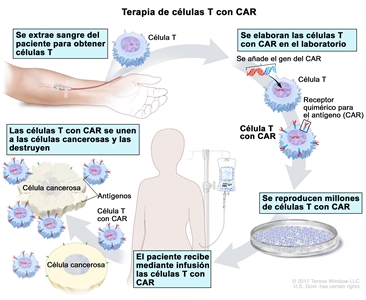
- Terapia de células T con CAR: este tratamiento modifica las células T (un tipo de células del sistema inmunitario) del paciente para que ataquen ciertas proteínas en la superficie de las células cancerosas. Las células T se extraen del paciente y, en el laboratorio, se añaden a su superficie ciertos receptores especiales. Las células modificadas se llaman células T con CAR. Las células T con CAR se producen en el laboratorio y se administran al paciente mediante infusión. Las células T con CAR se multiplican en la sangre del paciente y atacan las células cancerosas. La terapia de células T con CAR está en estudio para tratar el sarcoma de Ewing recidivante.
A veces el tratamiento del sarcoma de Ewing causa efectos secundarios.
Para obtener más información sobre los efectos secundarios que causa el tratamiento para el cáncer, consulte nuestra página sobre efectos secundarios.
Los efectos secundarios del tratamiento del cáncer que empiezan después del mismo y continúan durante meses o años se llaman efectos tardíos. Los efectos tardíos del tratamiento del cáncer incluyen los siguientes:
- Problemas físicos.
- Cambios en el estado de ánimo, los sentimientos, el pensamiento, el aprendizaje o la memoria.
- Segundos cánceres (nuevos tipos de cáncer). Los pacientes que se trataron por sarcoma de Ewing tienen un mayor riesgo de leucemia mieloide aguda y síndrome mielodisplásico. Hay un riesgo alto de sarcoma en el área que se trató con radioterapia.
Es posible tratar o controlar algunos efectos tardíos. Es importante hablar con el médico sobre los efectos que el tratamiento del cáncer quizás tenga en su hijo. Para obtener más información, consulte Efectos tardíos del tratamiento anticanceroso en la niñez.
Los pacientes podrían considerar la participación en un ensayo clínico.
Para algunos pacientes, la mejor elección de tratamiento podría ser un ensayo clínico. Los ensayos clínicos son parte del proceso de investigación del cáncer. Los ensayos clínicos se llevan a cabo para saber si los tratamientos nuevos para el cáncer son inocuos (seguros) y eficaces, o mejores que el tratamiento estándar.
Muchos de los tratamientos estándar actuales se basan en ensayos clínicos anteriores. Los pacientes que participan en un ensayo clínico reciben el tratamiento estándar o son de los primeros en recibir el tratamiento nuevo.
Los pacientes que participan en los ensayos clínicos también ayudan a mejorar la forma en que se tratará el cáncer en el futuro. Aunque los ensayos clínicos no siempre llevan a tratamientos eficaces, a menudo responden a preguntas importantes y ayudan a avanzar en la investigación.
Los pacientes pueden ingresar en los ensayos clínicos antes, durante o después de comenzar su tratamiento para el cáncer.
En algunos ensayos clínicos solo se aceptan a pacientes que aún no recibieron tratamiento. En otros ensayos se prueban terapias en pacientes de cáncer que no mejoraron. También hay ensayos clínicos en los que se prueban formas nuevas de impedir que el cáncer recidive (vuelva) o de disminuir los efectos secundarios del tratamiento del cáncer.
Los ensayos clínicos se realizan en muchas partes del país. La información en inglés sobre los ensayos clínicos patrocinados por el Instituto Nacional del Cáncer (NCI) se encuentra en la página de Internet clinical trials search. Para obtener información en inglés sobre ensayos clínicos patrocinados por otras organizaciones, consulte el portal de Internet ClinicalTrials.gov.
A veces se necesitan pruebas de seguimiento.
A medida que avanza el tratamiento de su hijo, se le harán exámenes y revisiones periódicas. Es posible que se repitan algunas pruebas que se hicieron para diagnosticar o estadificar el cáncer, con el fin de evaluar qué tan bien está funcionando el tratamiento. Las decisiones acerca de seguir, cambiar o suspender el tratamiento se pueden basar en los resultados de estas pruebas.
Algunas de las pruebas se repiten cada tanto después de terminar el tratamiento. Los resultados de estas pruebas muestran si la afección cambió o si el cáncer recidivó (volvió).